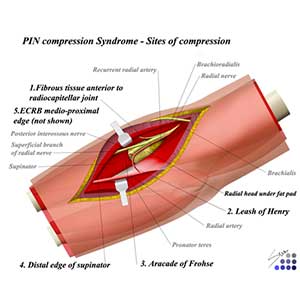
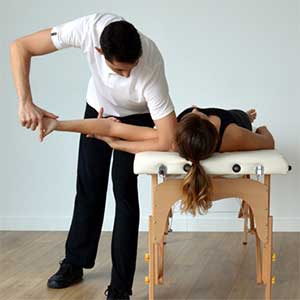
Referencias bibliográficas
1. Side-to-side range of movement variability in variants of the median and radial neurodynamic test sequences in asymptomatic people.
2. Stalioraitis V, Robinson K, Hall T.Man Ther. 2014 Aug;19(4):338-42. doi: 10.1016/j.math.2014.03.005. Epub 2014 Mar 20.PMID: 24703935
3. Nerve trunk pain: physical diagnosis and treatment.Hall TM, Elvey RL.Man Ther. 1999 May;4(2):63-73. Review.PMID: 10509060
4. A randomized clinical trial of manual therapy for cervico-brachial pain syndrome — a pilot study.Allison GT, Nagy BM, Hall T.
5. Man Ther. 2002 May;7(2):95-102.PMID: 12151246
6. The flexion-rotation test and active cervical mobility–a comparative measurement study in cervicogenic headache.Hall T, Robinson K.
7. Man Ther. 2004 Nov;9(4):197-202.PMID: 15522644
8. Mulligan bent leg raise technique–a preliminary randomized trial of immediate effects after a single intervention.Hall T, Hardt S, Schäfer
A, Wallin L.
9. Man Ther. 2006 May;11(2):130-5. Epub 2005 Jul 11.PMID: 16011907
10. The role of fibular tape in the prevention of ankle injury in basketball: A pilot study.Moiler K, Hall T, Robinson K.J Orthop Sports Phys Ther.
2006 Sep;36(9):661-8.PMID: 17017271
11. The diagnostic validity of the cervical flexion-rotation test in C1/2-related cervicogenic headache.Ogince M, Hall T, Robinson K, Blackmore
AM.
12. Man Ther. 2007 Aug;12(3):256-62. Epub 2006 Nov 16.PMID: 17112768
13. Efficacy of a C1-C2 self-sustained natural apophyseal glide (SNAG) in the management of cervicogenic headache.Hall T, Chan HT,
Christensen L, Odenthal B, Wells C, Robinson K.J Orthop Sports Phys Ther. 2007 Mar;37(3):100-7.
14. The influence of age, gender, lifestyle factors and sub-clinical neck pain on the cervical flexion-rotation test and cervical range of
motion.Smith K, Hall T, Robinson K.Man Ther. 2008 Dec;13(6):552-9. Epub 2007 Oct 22.PMID: 17945529
15. Classification of low back-related leg pain–a proposed patho-mechanism-based approach.Schäfer A, Hall T, Briffa K.Man Ther. 2009
Apr;14(2):222-30. doi: 10.1016/j.math.2007.10.003. Epub 2007 Dec 31. Review.PMID: 18165145
16. Intertester reliability and diagnostic validity of the cervical flexion-rotation test.Hall TM, Robinson KW, Fujinawa O, Akasaka K, Pyne EA.J
Manipulative Physiol Ther. 2008 May;31(4):293-300. doi: 10.1016/j.jmpt.2008.03.012.PMID: 18486750
17. Clinical evaluation of cervicogenic headache: a clinical perspective.Hall T, Briffa K, Hopper D.J Man Manip Ther. 2008;16(2):73-80.PMID:
19119390
18. The influence of Mulligan ankle taping during balance performance in subjects with unilateral chronic ankle instability.Hopper D, Samsson
K, Hulenik T, Ng C, Hall T, Robinson K.Phys Ther Sport. 2009 Nov;10(4):125-30. doi: 10.1016/j.ptsp.2009.07.005. Epub 2009 Oct 12.PMID:
19897165
19. Long-term stability and minimal detectable change of the cervical flexion-rotation test. Hall T, Briffa K, Hopper D, Robinson K. J Orthop
Sports Phys Ther. 2010 Apr;40(4):225-9. doi: 10.2519/jospt.2010.3100. PMID: 20357415
20. Comparative analysis and diagnostic accuracy of the cervical flexion-rotation test. Hall TM, Briffa K, Hopper D, Robinson K. J Headache
Pain. 2010 Oct;11(5):391-7. doi: 10.1007/s10194-010-0222-3. Epub 2010 May 28. PMID: 20508964 Free PMC Article
21. Reliability of manual examination and frequency of symptomatic cervical motion segment dysfunction in cervicogenic headache. Hall T,
Briffa K, Hopper D, Robinson K. Man Ther. 2010 Dec;15(6):542-6. doi: 10.1016/j.math.2010.06.002. Epub 2010 Jul 6. PMID: 20609613
22. A radiographic analysis of the influence of initial neck posture on cervical segmental movement at end-range extension in asymptomatic
subjects. Takasaki H, Hall T, Kaneko S, Ikemoto Y, Jull G. Man Ther. 2011 Feb;16(1):74-9. doi: 10.1016/j.math.2010.07.005. Epub 2010 Aug
12. PMID: 20708429
23. Normal kinematics of the upper cervical spine during the Flexion-Rotation Test – In vivo measurements using magnetic resonance imaging.
Takasaki H, Hall T, Oshiro S, Kaneko S, Ikemoto Y, Jull G. Man Ther. 2011 Apr;16(2):167-71. doi: 10.1016/j.math.2010.10.002. Epub 2010
Nov 4. PMID: 21055995
24. The relationship between cervicogenic headache and impairment determined by the flexion-rotation test. Hall TM, Briffa K, Hopper D,
Robinson KW.
25. J Manipulative Physiol Ther. 2010 Nov-Dec;33(9):666-71. doi: 10.1016/j.jmpt.2010.09.002. Epub 2010 Oct 8. PMID: 21109057
26. Outcomes differ between subgroups of patients with low back and leg pain following neural manual therapy: a prospective cohort study.
Schäfer A, Hall T, Müller G, Briffa K. Eur Spine J. 2011 Mar;20(3):482-90. doi: 10.1007/s00586-010-1632-2. Epub 2010 Dec 1. PMID:
21116662 Free PMC Article
27. Reliability of thermal quantitative sensory testing of the hand in a cohort of young, healthy adults. Moloney NA, Hall TM, O’Sullivan TC,
Doody CM.
28. Muscle Nerve. 2011 Oct;44(4):547-52. doi: 10.1002/mus.22121. Epub 2011 Aug 8. PMID: 21826684
29. The influence of lower cervical joint pain on range of motion and interpretation of the flexion-rotation test. Hall T, Briffa K, Hopper D. J
Man Manip Ther. 2010 Sep;18(3):126-31. doi: 10.1179/106698110X12640740712293. PMID: 21886422
30. Inter-therapist agreement in classifying patients with cervical radiculopathy and patients with non-specific neck-arm pain. Tampin B, Briffa
NK, Hall T, Lee G, Slater H. Man Ther. 2012 Oct;17(5):445-50. doi: 10.1016/j.math.2012.05.001. Epub 2012 Jun 12. PMID: 22699013
31. A pilot study to investigate the short-term effects of specific soft tissue massage on upper cervical movement impairment in patients with
cervicogenic headache. Hopper D, Bajaj Y, Kei Choi C, Jan O, Hall T, Robinson K, Briffa K. J Man Manip Ther. 2013 Feb;21(1):18-23. doi:
10.1179/2042618612Y.0000000018. PMID: 24421609
32. Use of kinematic algorithms to distinguish people with chronic non-specific low back pain from asymptomatic subjects: a validation study.
Hidalgo B, Nielens H, Gilliaux M, Hall T, Detrembleur C. J Rehabil Med. 2014 Sep;46(8):819-23. doi: 10.2340/16501977-1836. PMID:
24925284
33. The efficacy of manual therapy and exercise for different stages of non-specific low back pain: an update of systematic reviews. Hidalgo B,
Detrembleur C, Hall T, Mahaudens P, Nielens H. J Man Manip Ther. 2014 May;22(2):59-74. doi: 10.1179/2042618613Y.0000000041.
PMID: 24976749 Free PMC Article
34. The clinical utility of pain classification in non-specific arm pain. Moloney NA, Hall TM, Leaver AM, Doody CM. Man Ther. 2015
Feb;20(1):157-65. doi: 10.1016/j.math.2014.08.010. Epub 2014 Sep 4. PMID: 25444375
35. Immediate effects of hip mobilization with movement in patients with hip osteoarthritis: A randomised controlled trial. Beselga C, Neto F,
Alburquerque-Sendín F, Hall T, Oliveira-Campelo N. Man Ther. 2016 Apr;22:80-5. doi: 10.1016/j.math.2015.10.007. Epub 2015 Oct 31.
PMID: 26559319
36. The Effect of the Mulligan Knee Taping Technique on Patellofemoral Pain and Lower Limb Biomechanics. Hickey A, Hopper D, Hall T, Wild
CY. Am J Sports Med. 2016 May;44(5):1179-85. doi: 10.1177/0363546516629418. Epub 2016 Feb 22. PMID: 26903215
37. International consensus on the most useful physical examination tests used by physiotherapists for patients with headache: A Delphi
study. Luedtke K, Boissonnault W, Caspersen N, Castien R, Chaibi A, Falla D, Fernández-de-Las-Peñas C, Hall T, Hirsvang JR, Horre T, Hurley
D, Jull G, Krøll LS, Madsen BK, Mallwitz J, Miller C, Schäfer B, Schöttker-Königer T, Starke W, von Piekartz H, Watson D, Westerhuis P, May
A. Man Ther. 2016 Jun;23:17-24. doi: 10.1016/j.math.2016.02.010. Epub 2016 Feb 27. PMID: 27183831
38. The Effect of the Mulligan Knee Taping Technique on Patellofemoral Pain and Lower Limb Biomechanics: Response. Wild CY, Hickey A, Hall
T. Am J Sports Med. 2016 Aug;44(8):NP39-40. doi: 10.1177/0363546516656176. No abstract available. PMID: 27481821
39. A normative study of cervical range of motion measures including the flexion-rotation test in asymptomatic children: side-to-side
variability and pain provocation. Budelmann K, von Piekartz H, Hall T. J Man Manip Ther. 2016 Sep;24(4):185-91. doi:
10.1179/2042618612Y.0000000026. PMID: 27582617 Free PMC Article
40. A new method of measuring shoulder hand behind back movement: Reliability, values in symptomatic and asymptomatic people, effect of
hand dominance, and side-to-side variability. Satpute K, Hall T, Kumar S, Deodhar A. Physiother Theory Pract. 2016 Oct;32(7):520-7. doi:
10.1080/09593985.2016.1222041. Epub 2016 Sep 12. PMID: 27618126
41. Do subjects with acute/subacute temporomandibular disorder have associated cervical impairments: A cross-sectional study. von Piekartz
H, Pudelko A, Danzeisen M, Hall T, Ballenberger N. Man Ther. 2016 Dec;26:208-215. doi: 10.1016/j.math.2016.09.001. Epub 2016 Sep 23.
PMID: 27744136
42. Cervical segmental motion induced by shoulder abduction assessed by magnetic resonance imaging. Takasaki H, Hall T, Kaneko S, Iizawa
T, Ikemoto Y. Spine (Phila Pa 1976). 2009 Feb 1;34(3):E122-6. doi: 10.1097/BRS.0b013e31818a26d9. PMID: 19179912
43. Reliability, validity and diagnostic accuracy of palpation of the sciatic, tibial and common peroneal nerves in the examination of low back
related leg pain. Walsh J, Hall T. Man Ther. 2009 Dec;14(6):623-9. doi: 10.1016/j.math.2008.12.007. Epub 2009 Feb 6. PMID: 19201249
44. The influence of cervical traction, compression, and spurling test on cervical intervertebral foramen size. Takasaki H, Hall T, Jull G, Kaneko S, Iizawa T, Ikemoto Y. Spine (Phila Pa 1976). 2009 Jul 15;34(16):1658-62. doi: 10.1097/BRS.0b013e3181a9c304. PMID: 19770608
45. Bilateral dorsal foot pain in a young tennis player managed by neurodynamic treatment techniques. Nelson R, Hall T. Man Ther. 2011
Dec;16(6):641-5. doi: 10.1016/j.math.2011.02.006. Epub 2011 Mar 3. PMID: 21376654
46. Nucleus pulposus deformation following application of mechanical diagnosis and therapy: a single case report with magnetic resonance
imaging. Takasaki H, May S, Fazey PJ, Hall T. J Man Manip Ther. 2010 Sep;18(3):153-8. doi: 10.1179/106698110X12640740712455. PMID:
21886426
47. Immediate and short-term effects of Mulligan’s mobilization with movement on knee pain and disability associated with knee
osteoarthritis–a prospective case series. Takasaki H, Hall T, Jull G. Physiother Theory Pract. 2013 Feb;29(2):87-95. doi:
10.3109/09593985.2012.702854. Epub 2012 Jul 30. PMID: 22844980
48. Orofacial manual therapy improves cervical movement impairment associated with headache and features of temporomandibular
dysfunction: a randomized controlled trial. von Piekartz H, Hall T.Man Ther. 2013 Aug;18(4):345-50. doi: 10.1016/j.math.2012.12.005.
Epub 2013 Feb 14. PMID: 23415640
49. Upper cervical range of motion is impaired in patients with temporomandibular disorders. Grondin F, Hall T, Laurentjoye M, El la B. Cranio.
2015 Apr;33(2):91-9. doi: 10.1179/0886963414Z.00000000053. Epub 2014 May 23. PMID: 25919749
50. Efficacy of Hand Behind Back Mobilization With Movement for Acute Shoulder Pain and Movement Impairment: A Randomized Controlled
Trial. Satpute KH, Bhandari P, Hall T. J Manipulative Physiol Ther. 2015 Jun;38(5):324-34. doi: 10.1016/j.jmpt.2015.04.003. Epub 2015 Jun
20. PMID: 26099206
51. Short-term effects of Mulligan mobilization with movement on pain, disability, and kinematic spinal movements in patients with
nonspecific low back pain: a randomized placebo-controlled trial. Hidalgo B, Pitance L, Hall T, Detrembleur C, Nielens H. J Manipulative
Physiol Ther. 2015 Jul-Aug;38(6):365-74. doi: 10.1016/j.jmpt.2015.06.013. Epub 2015 Jul 26. PMID: 26215900
52. Does altered mandibular position and dental occlusion influence upper cervical movement: A cross-sectional study in asymptomatic
people. Grondin F, Hall T, von Piekartz H. Musculoskelet Sci Pract. 2017 Feb;27:85-90. doi: 10.1016/j.math.2016.06.007. Epub 2016 Jun 15.
PMID: 27847242
53. The effect of Mulligan Traction Straight Leg Raise in participants with short hamstrings. Hall T, Anuar K, Darlow B, Gurumoorthy P, Ryder
M, Smith T. Ann Acad Med Singapore. 2003 Sep;32(5 Suppl):S56-7. No abstract available. PMID: 14968738
54. The influence of increasing sacroiliac joint force closure on the hip and lumbar spine extensor muscle firing pattern. Takasaki H, Iizawa T, Hall T, Nakamura T, Kaneko S. Man Ther. 2009 Oct;14(5):484-9. doi: 10.1016/j.math.2008.11.003. Epub 2008 Dec 31. PMID: 19119054
55. Agreement and correlation between the self-report leeds assessment of neuropathic symptoms and signs and Douleur Neuropathique 4
Questions neuropathic pain screening tools in subjects with low back-related leg pain. Walsh J, Rabey MI, Hall TM. J Manipulative Physiol
Ther. 2012 Mar-Apr;35(3):196-202. doi: 10.1016/j.jmpt.2012.02.001. Epub 2012 Mar 6. PMID: 22397741
56. Intertester agreement and validity of identifying lumbar pain provocative movement patterns using active and passive accessory
movement tests. Hidalgo B, Hall T, Nielens H, Detrembleur C. J Manipulative Physiol Ther. 2014 Feb;37(2):105-15. doi:
10.1016/j.jmpt.2013.09.006. Epub 2014 Jan 6. PMID: 24401656
57. Low back related leg pain: an investigation of construct validity of a new classification system. Schäfer AG, Hall TM, Rolke R, Treede RD,
Lüdtke K, Mallwitz J, Briffa KN. J Back Musculoskelet Rehabil. 2014;27(4):409-18. doi: 10.3233/BMR-140461. PMID: 24614828
58. Effects of two different knee tape procedures on lower-limb kinematics and kinetics in recreational runners. Howe A, Campbell A, Ng L,
Hall T, Hopper D. Scand J Med Sci Sports. 2015 Aug;25(4):517-24. doi: 10.1111/sms.12269. Epub 2014 Jul 2. PMID: 24989992
59. Changes in cervical movement impairment and pain following orofacial treatment in patients with chronic arthralgic temporomandibular
disorder with pain: A prospective case series. Grondin F, Hall T. Physiother Theory Pract. 2017 Jan;33(1):52-61. doi:
10.1080/09593985.2016.1247934. Epub 2016 Dec 2. PMID: 27911133
60. Dynamic soft tissue mobilisation increases hamstring flexibility in healthy male subjects. Hopper D, Deacon S, Das S, Jain A, Riddell D, Hall T, Briffa K. Br J Sports Med. 2005 Sep;39(9):594-8; discussion 598. PMID: 16118294
61. Agreement and correlation between the straight leg raise and slump tests in subjects with leg pain. Walsh J, Hall T. J Manipulative Physiol
Ther. 2009 Mar-Apr;32(3):184-92. doi: 10.1016/j.jmpt.2009.02.006. PMID: 19362228
62. Interrater reliability of a new classification system for patients with neural low back-related leg pain. Schäfer A, Hall TM, Lüdtke K,
Mallwitz J, Briffa NK. J Man Manip Ther. 2009;17(2):109-17. PMID: 20046553
63. Neurodynamic treatment improves leg pain, back pain, function and global perceived effect at 4 weeks in patients with chronic nerverelated
leg pain. Hall T, Coppieters MW, Nee R, Schäfer A, Ridehalgh C. J Physiother. 2017 Jan;63(1):59. doi: 10.1016/j.jphys.2016.09.001.Epub 2016 Nov 5. No abstract available. PMID:27964965
64. Classification of low back-related leg pain: do subgroups differ in disability and psychosocial factors? Walsh J, Hall T. J Man Manip Ther. 2009;17(2):118-23. PMID: 20046554
65. Quantitative sensory testing somatosensory profiles in patients with cervical radiculopathy are distinct from those in patients with
nonspecific neck-arm pain. Tampin B, Slater H, Hall T, Lee G, Briffa NK. Pain. 2012 Dec;153(12):2403-14. doi: 10.1016/j.pain.2012.08.007.
Epub 2012 Sep 11. PMID: 22980746
66. Mobilization with movement, thoracic spine manipulation, and dry needling for the management of temporomandibular disorder: a
prospective case series. González-Iglesias J, Cleland JA, Neto F, Hall T, Fernández-de-las-Peñas C. Physiother Theory Pract. 2013
Nov;29(8):586-95. doi: 10.3109/09593985.2013.783895. Epub 2013 May 20.PMID: 23687913
67. Divergent sensory phenotypes in nonspecific arm pain: comparisons with cervical radiculopathy. Moloney N, Hall T, Doody C. Arch Phys
Med Rehabil. 2015 Feb;96(2):269-75. doi: 10.1016/j.apmr.2014.09.015. Epub 2014 Oct 7. PMID: 25301442
68. Responses to mechanical stimulation of the upper limb in painful cervical radiculopathy. Hall T, Quintner J. Aust J Physiother.
1996;42(4):277-285. PMID: 11676658
69. The late whiplash syndrome: a psychophysical study. Moog M, Quintner J, Hall T, Zusman M. Eur J Pain. 2002;6(4):283-94. PMID:
12161094
70. An investigation of somatosensory profiles in work related upper limb disorders: a case-control observational study protocol. Moloney N,
Hall T, Doody C. BMC Musculoskelet Disord. 2010 Jan 30;11:22. doi: 10.1186/1471-2474-11-22. PMID: 20113518 Free PMC Article
71. Reliability of thermal quantitative sensory testing: a systematic review. Moloney NA, Hall TM, Doody CM. J Rehabil Res Dev.
2012;49(2):191-207. Review. PMID: 22773522 Free Article
72. Sensory hyperalgesia is characteristic of nonspecific arm pain: a comparison with cervical radiculopathy and pain-free controls. Moloney
N, Hall T, Doody C. Clin J Pain. 2013 Nov;29(11):948-56. doi: 10.1097/AJP.0b013e31827c7ae8. PMID: 23370077
73. Is there a difference in head posture and cervical spine movement in children with and without pediatric headache? Budelmann K, von
Piekartz H, Hall T. Eur J Pediatr. 2013 Oct;172(10):1349-56. doi: 10.1007/s00431-013-2046-z. Epub 2013 May 26. PMID: 23708260
74. Patterns of cervical and masticatory impairment in subgroups of people with temporomandibular disorders-an explorative approach based
on factor analysis. Ballenberger N, von Piekartz H, Danzeisen M, Hall T. Cranio. 2017 Mar 20:1-11. doi: 10.1080/08869634.2017.1297904.
[Epub ahead of print] PMID: 28317439
75. Determinants of learning to perform spinal anaesthesia: a pilot study. Kulcsar Z, Aboulafia A, Hall T, Shorten GD. Eur J Anaesthesiol. 2008
Dec;25(12):1026-31. doi: 10.1017/S0265021508004535. Epub 2008 Jun 5. PMID: 18533064
76. Reconceptualising manual therapy skills in contemporary practice. Rabey M, Hall T, Hebron C, Palsson TS, Christensen SW, Moloney N.
Musculoskelet Sci Pract. 2017 Jun;29:28-32. doi: 10.1016/j.msksp.2017.02.010. Epub 2017 Mar 6. PMID: 28286240
77. Appropriateness of anteroseptal myocardial infarction nomenclature evaluated by late gadolinium enhancement cardiovascular magnetic
resonance imaging. Allencherril J, Fakhri Y, Engblom H, Heiberg E, Carlsson M, Dubois-Rande JL, Halvorsen S, Hall TS, Larsen AI, Jensen SE,
Arheden H, Atar D, Clemmensen P, Shah DJ, Cheong B, Sejersten M, Birnbaum Y. J Electrocardiol. 2017 Oct 6. pii: S0022-0736(17)30347-3.
doi: 10.1016/j.jelectrocard.2017.09.013. [Epub ahead of print] PMID: 29103621
KENZEN FORMACIÓN- Tel: 936243011 – 6558136





 Kim Robinson y Toby Hall son los fundadores y los directores de Manual Concepts. Esta organización fue establecida para desarrollar y proporcionar un nivel de excelencia en la educación de terapia manual para fisioterapeutas. A través de su experiencia en esta área, Kim y Toby han sido galardonados con los puestos de Fisioterapeutas Musculoesqueléticos Especializados (Fellowship concedido por el Colegio Australiano de Fisioterapeutas en 2007), así como puestos como Profesor Asociado Adjunto y Senior Teaching Fellows en Curtin University of Technology y Senior Teaching Fellow en la Universidad del Oeste de Australia.
Kim Robinson y Toby Hall son los fundadores y los directores de Manual Concepts. Esta organización fue establecida para desarrollar y proporcionar un nivel de excelencia en la educación de terapia manual para fisioterapeutas. A través de su experiencia en esta área, Kim y Toby han sido galardonados con los puestos de Fisioterapeutas Musculoesqueléticos Especializados (Fellowship concedido por el Colegio Australiano de Fisioterapeutas en 2007), así como puestos como Profesor Asociado Adjunto y Senior Teaching Fellows en Curtin University of Technology y Senior Teaching Fellow en la Universidad del Oeste de Australia.